2009年4月26日 星期日
社會價值觀在醫療體制中扮演的角色
在討論中國的醫改時,亞洲週刊也對照中國鄰近的香港、台灣、新加坡,以及同樣是實施共產主義的古巴等國家的醫療健保制度的優缺與所面臨的問題,做了一個跨國的醫療制度探討比較[2],相當有參考價值。以往國際醫療健保制度的比較討論比較是以英國、德國、美國、日本與加拿大的體制為代表,這期亞洲週刊提供了另外的一種嘗試與觀點。
香港、台灣、新加坡與古巴都是土地很有限,人口很稠密的國家,但各自有獨特的醫療制度,而且剛好是全球目前幾種典型的醫療體制的縮影。
香港[3]的醫療體制主要是沿襲英國的國家健康系統(National Health System)的制度,這種制度的特色在於將醫療視為一種基本人權,由國家或政府負責提供醫療與健康照護給每一個國民,不僅健康照護的經費來自政府的稅收,醫療服務的提供者也以公辦的醫療院所為主。
台灣[4]採行的是社會保險的全民健保與公民營並重的醫療照護體制,與日本、德國與加拿大的情況比較類似。基本上這種體制的精神是透過社會互助,使所有人民享有平等的健康照護服務,政府在健康與衛生上是扮演一個制定規則、整合財源、執法與仲裁的角色,醫療服務的提供則相當仰賴民營醫療院所的功能,政府甚至希望藉由引進某種程度的醫療市場競爭,去抑制醫療服務價格、提高品質或增進可近性。
新加坡原本也是沿襲英國的公醫制度,但從1984年改變成強制的醫療儲蓄制度與政府就醫補貼的制度。新加坡強調健康與醫療照護是個人的責任,以及使用者付費的精神。政府透過法規要求人民開設個人或家庭的醫療儲蓄帳戶,定期從薪資提撥一定的金額存入,可享有免稅優惠,每年的戶頭結存還可以併入下一年繼續供醫療使用。這就類似勞工退休金個人帳戶的概念,只是醫療儲蓄帳戶是有需要隨時可以使用,而勞工退休金必須等到退休後才能動用。此外,新加坡政府對民眾前往公立醫療院所就醫提供50%的費用補貼。民眾也可以拿醫療儲蓄帳戶中的金額去購買民營的健保,以因應重大疾病的醫療費用需要。
古巴[5]的制度與英國的國營醫療類似,但更加徹底,由政府一手包辦醫療與健康照護。由於古巴仍是實施共產主義,健康、公共衛生與醫療從醫療人員的養成到醫療服務的提供完全在政府的主導與計畫之內,相關支出也都由政府編列預算。由於古巴政府常重視教育與醫療,因此盡管其經濟不佳,但在醫療上卻有相當傲人的成就,其醫療水準已可媲美先進國家,而且還可以輸出醫療人員去援助其他國家。由於古巴的制度非常重視預防醫學與社區健康,因此人民都能獲得均等的健康照護與良好的健康狀況。
這四個國家所沒有的醫療制度是自由經濟醫療體制,美國是這類制度的代表[6],除了給特殊對象(軍人、退伍榮民、印第安原住民等)的國營醫療體系、針對年長者的社會健康保險,與給特定低收入與兒童的社會安全健保體系之外,美國目前採行的是自由市場的醫療與健保體制,與古巴剛好是兩個極端。由此可見,在美國一般認為,除了特定族群之外,健康與醫療是個人的事情,政府除了在品質上加以管控以及維持必要的醫療安全網之外,並不介入或加以干預。醫療與健康照護服務與其他服務業所提供的服務一樣都是商品,靠市場機制去運作。
香港、台灣、新加坡與古巴雖然採用截然不同的醫療制度,但基本上都達成醫療人員素質優良、技術先進與就醫機會平等的重大成就。不過每一個國家的醫療制度表現有些差異,古巴透過計畫經濟,落實公共衛生與預防保健;台灣健保藉由各種給付制度的混合使用,對費用管控產生具體效果,而且醫療提供者勤奮有效率,使台灣成為世界上就醫最方便,醫療最物美價廉的國家之一。新加坡透過儲蓄制度讓人民產生節制醫療消費與自我保健的誘因,因而慎重選擇就醫對象,減少醫療浪費的程度。香港則有完善的公立醫療系統照顧人民的病痛。
不過,每個國家的特色與優點也都或多或少產生其特殊的問題。香港與台灣價美物廉的醫療導致民眾醫療使用的浪費以及費用的成長;香港的公營醫療體系趕不上民眾對醫療需求的變化,以及人民對民營醫療機構缺乏信心,加上以稅收與政府預算為基礎的醫療支出設限,導致某些醫療處置項目大排長龍的現象。古巴徹底的計畫經濟造成生產效率低落與經濟長期沒有起色(這當然也跟國際對古巴的經濟制裁有關),醫療人員收入偏低,缺乏足夠的誘因,造成不少醫療人員的流失。新加坡政府對民眾前往公立醫療院所的就醫補貼導致公立醫院服務量超載,造成類似香港的就醫不易或排隊的問題。
由此看來,不管是共產主義、社會福利主義、資本主義的醫療體制都有其成功的一面,但也都有自己的問題;沒有哪一套社會體制絕對行不通,也沒有任何一套是完美的。
話說如此,我覺得從穩定度與財源的永續性來看,新加坡與古巴的醫療體制表現似乎比台灣與香港的來得理想。例如台灣健保只有不到十五年的歷史,目前就發生嚴重透支的困境與危機,盡管之前有諾貝爾經濟學獎得主Paul Krugman的讚賞與推介,但目前這種債留子孫的健保財務危機處理畢竟不是治本之道,若持續下去,全民健保的崩盤不是不可能的。雖然古巴與新加坡的醫療制度有其問題存在,但問題程度並不太大,衝擊面有限,整個制度基本上仍是相當穩定,而且所採取的措施也某種程度可以因應目前的問題。
我覺得其中的原因不在於哪一種制度的優略差別,而是國民對其所採用的醫療或健保制度有沒有一套共同的中心思想或社會價值觀。
古巴的共產或社會主義體制與新加坡的醫療商品取向都能夠順暢運作,主要是因為這兩個國家對醫療有很清楚的定位。在古巴,醫療是人民基本權利,提供醫療是政府的責任;在新加坡,醫療與健康是個人的責任,民眾必須未雨綢繆,以備不時之需,政府則提供必要的補貼。如果我們再看實施健保已經將近130年的德國,所採用的是與古巴與新加坡不同的社會福利國家的體制,但相同之處是定位與觀念清楚,認為健康與醫療是每個國民都能夠同樣享有的機會,強調透過社會互助與保險的手段去達成,但每位國民在健康與醫療上負有共同的責任,政府扮演的是制定相關法規與政策,協助公共醫療財源的籌措。
回過頭來看台灣的醫療制度與全民健保,到底我們是怎麼看待與定位健康與醫療?是基本人權?是商品?還是均等的機會?是政府的責任、人民個人的責任,還是社會共同的責任?政府是立法者、執法者、仲裁者、還是醫療提供者?就我的瞭解,台灣在這些定位上還是很模糊,好像甚麼都有一點,卻甚麼都不像。
如果以採行社會保險的全民健保體制來看,台灣應該是走德國的社會福利國家路線,主張醫療與健康是一種均等的機會,並強調人民負有共同的責任,政府應該是扮演客觀監督與仲裁的角色。可是台灣卻有不少民眾將健保與醫療視為自己的權利,不用就白白損失掉了,而且不願意有任何設限,但是卻不願意去共同承擔該有的責任,比如在健保已經達到原本所設計的虧損地步時,執政者、大多數立委與民眾卻不願意去調整保費。
對台灣政府與國民來說,健康與醫療似乎是權利、機會、也是商品,一方面對醫療院所的醫務加以層層規範監督,一方面又要促進醫療提供者之間的競爭,卻沒有任何可讓民眾節制醫療資源的誘因與制度,造成民眾對醫療「俗擱大碗」的要求,而對所要付的代價沒有正確體認。
台灣政府在醫療與健保制度運作中所扮演的角色也是模糊不清,一方面是法規與政策的制定者,又是醫療服務提供者、健保業務的執行者、保費的把關者、相關議題的仲裁者,這麼多重的角色難免有利害衝突與互相拉扯的問題。另一方面執政者由於顧及選票,總是想辦法討好選民,以政治考量掛帥,不願意回歸政策的專業面去討論與進行改革。難怪不論是1.5代健保、二代健保改革始終無法順利推展,只見雷電,不見雨滴,我覺得這與政府與全民對醫療與健康定位不清楚有直接的關係。
全民健保目前的問題,與當初未經社會充分討論並加以清楚定位就匆促實施應該有關,這些問題隨著時間的經過會一一浮現。雖然全民健保有非凡的成就,也成為許多國家醫改的參考對象,但不可否認的是它也為自己製造了難解的結。我們在慶幸與自滿台灣有全民健保以及陶醉在許多專家的恭維之中,千萬不要以為全民健保未來是一條坦途。
如果一個國家對健康與醫療有一套被普遍接受的社會價值觀與中心原則,許多相關議題都可以回到這個基本點去討論,也可以有效引導政策的決策或進行必要的改革。缺乏這些基本原則,各界勢力都可以用對自已有利的立場去主張,逃避自己該盡的責任,結果長久累積下來,便成了一個扭曲的制度。
台灣有全民健保的前車之鑑,照理說在後來的相關政策應該會比較謹慎,不會急就章才對。可是從最近的長期照護保險的推展來看,我覺得還是沒有看到社會上廣泛對這些基本原則與社會價值觀的充分討論與定位過程。專家學者大多就技術面去考量做規劃的建議(比如要採用全民投保還是特定對象的投保,保費如何訂定,給付範圍等);政府官員為了推銷政策,則只是向民眾強調長照保險有多麼物美價廉、可以帶來多少好處,卻大多避開去討論或辯論到底我們對長照保險的基本價值與原則與民眾應承擔的責任是甚麼。
這期亞洲週刊有一篇文章引用新加坡國立大學的林明健教授的一段話指出:「『箇中(各國醫改)的方案抉擇沒有對錯可言,是我們的價值觀決定我們的選擇。』說到底,醫療改革就是價值觀的取捨抉擇,而非單一融資方案,沒有新的醫療文化,又怎有醫療革命。」這段話一語道破核心問題,也是政策規畫與制定者最常忽略的地方。我相信這段話對台灣的全民健保改革與長期照護保險的推動應該同樣有寶貴的參考價值。
[1] http://www.yzzk.com/cfm/main.cfm?Path=372715111/Main.cfm&CFID=53995855&CFTOKEN=12651059
[2] http://www.yzzk.com/cfm/Content_Archive.cfm?Channel=ae&Path=372715111/13ae5c.cfm
[3] http://www.yzzk.com/cfm/Content_Archive.cfm?Channel=ae&Path=372715111/13ae5a.cfm
[4] http://www.yzzk.com/cfm/Content_Archive.cfm?Channel=ae&Path=372715111/13ae3.cfm
[5] http://www.yzzk.com/cfm/Content_Archive.cfm?Channel=ae&Path=3104908231/09ae1e.cfm
[6] 我認為美國是混和型醫療體制,並不屬於單一的制度,不過大體來說,美國是以自由經濟醫療體制為主。
2009年4月18日 星期六
國內醫院別器官移植術後存活率分析
健保局公布這些資料的用意是可以理解的,希望讓民眾有較多的資訊,瞭解哪些醫院在器官移植的成果(以病人的存活率為指標)比較理想,也許可以讓民眾或病人在選擇診療的醫院時有所依據或參考。健保局網站上有一段話很清楚道出公布這些醫療品質資訊的目的:「醫療品質,應該是您選擇就醫最重要的參考指標;可惜,國內的醫療品質資訊一向未透明化,民眾選擇就醫,不是憑醫院規模、名氣、設備,就是選名醫,或靠熟識者口耳相傳。」
我很好奇地打開這份文件,所得到的第一個印象是在各類器官移植上面,病人存活率最高的醫院似乎都是該類移植件數最多的醫院。例如腎臟移植病人五年存活率最高的是台大醫院,總件數是560件(案例數次多的是林口長庚的296件);肝臟移植病人三年存活率最高的是高雄長庚醫院,總件數是372件(案例數次多的是台大醫院的217件);唯一例外的是,心臟移植病人三年存活率最高的振興醫院總件數179件並不是最多的(案例數最多的是台大醫院的251件,惟其病人存活率低於振興醫院,排名第四),雖然如此,振興醫院的心臟移植案例數也是屬一屬二的。
這讓我想到Michael Porter的論點,在” Redefining Health Care: Creating Value-Based Competition on Results”這本書中,Porter主張醫療院所要走專精路線,發展自己的焦點策略,專攻特定幾項醫療處置或服務,透過大量的案例與經驗的累積,把這幾項醫療服務做到醫界的頂尖水準。他相信透過這種方式,醫療的成效會最好,費用可以被控制在合理的範圍,最終的結果就是社會得到價值(以平均每塊錢所得到的醫療成效去衡量)最高的醫療。
其實這樣的想法並非Porter的原創,學術界已經有不少研究在探討醫師或醫院執行某種醫療處置(例如盲腸炎手術)的件數多寡與結果是否有相關,比如:執行較多眼睛白內障手術的醫師或醫院,其病人的預後是否會比較理想?
這些研究大多是以外科腫瘤手術為探討對象,結果傾向支持手術執行件數與病人存活率有某種程度的正相關。不過在進行這些分析時,不能直接比較不同醫師或醫院的手術件數與其病人的結果,還必須考慮其他相關因素,比如病人的病情(如腫瘤的階段、其他合併症如有沒有糖尿病等)、年齡、性別等,因為這些因素會影響或干擾病人的結果。所以這類的研究最好是用每一位病人的資料做為分析單位,將這些病人的資料彙整做迴歸分析,控制各種可能影響結果的變數,才能排除這些干擾因素的影響,使我們較清楚看到手術執行件數與病人結果之間的單獨關係。
我稍微在網路上找了一下,發現用器官移植來探討件數與存活率的研究並不多,有幾篇研究器官移植病人存活率影響因子的論文提到由近親捐贈的腎臟的移植案例存活率明顯較高;有研究[2]心臟移植存活率的論文發現採取免疫抑制誘發(immune suppression induction)與機器輔助方法的移植案例有較佳的存活率。
在比較或分析不同器官移植中心的病人存活率的研究方面,我只看到一篇比較件數多與件數少的肝臟移植中心病人死亡率的分析論文[3],此份研究發現在其研究對象中,件數多的肝臟移植中心的平均病人一年內死亡率是20%,而件數少的肝臟移植中心是25.9%,後者病人一年死亡率是前者的1.3倍。不過這篇文章也指出,移植案例數對病人死亡率的影響不只有直接,還有間接的影響,他們發現,與件數多的移植中心有隸屬關係也有助於降低病人的死亡率,比如有這樣的隸屬關係的低件數移植中心的病人一年內死亡率也只有20.1%,與件數高的移植中心不相上下,倒是沒有這樣的隸屬關係的低件數移植中心病人一年內死亡率高達28.3%。
不過這篇論文為了排除其他干擾因素對病人死亡率的影響,也有去比較這兩類(高病人死亡率與低病人死亡率)的肝臟移植中心,其移植案例的器官捐贈者與接受者方面是否有不同,發現除了捐贈者與接受者(病人)的年齡與族群有些差異(顯著但差異幅度不大)之外,其餘並沒有明顯的差異。因此整體來說,這篇文章的結論是肝臟移植中心的案例數多寡對病人的存活率扮演某種影響角色,件數多的移植中心病人一年內的死亡率較低,不過件數少的移植中心如果與這些件數多的中心有隸屬關係的話,應該也可以藉由經驗的傳遞,達到與這些高件數中心相近的移植成效。
由於國內執行器官移植的醫院並不多,達到一定案例數量以上的醫院就又更少,在這樣的情況下,要針對醫院去做比較分析便有樣本數不夠多的問題。較佳的情況應該是取個別病人的資料(如這十年當中肝臟移植案例便有1119件、腎臟移植有2054件,心臟移植也有623件,樣本數比較充足),包括每個病人的年齡、主要合併症、器官來源(近親或無血緣關係)、移植方法、移植執行醫院、醫院已經執行該項器官移植有多少年的經驗或累積案件數等,去做迴歸分析。
雖然健保局只公布各執行醫院的病人存活率、病人年齡的中位數與執行的案例總件數,我還是試著拿這些簡單的資料做分析看看。由於心臟與肺臟移植的醫院家數實在寥寥可數,因此我只針對腎臟移植(20家醫院有病人五年存活率資料)與肝臟移植(10家醫院有病人三年存活率資料)去做分析。應變數是各醫院某類器官移植的病人存活率,自變數除了有各院該項器官移植病人年齡的中位數、案例件數之外,我還加入區域變數(分北、中、南、東四區,以北區為比較組)以及公立醫院與否(以私立醫院為基組)的變數。結果發現除了腎臟移植的醫院案例件數有達到0.1的顯著水準之外,其餘變數的估算係數均不顯著(表示我所估算的係數值很有可能只是湊巧,從統計來看,這樣的係數值與0並沒有實質的差別);肝臟移植則是所有變數的係數都不顯著。這也就是說,在進行器官移植的醫院不多的情況下,我們實在無法根據健保局所提供的各醫院病人存活率的指標或資料去做有效的醫院器官移植品質預測,因此這些資料並無法提供病人實際有用的醫院選擇參考。健保局的立意雖佳,用途卻不大。要進行器官移植的病人或家屬拿到這份資料,最多只能告訴他們盡可能選擇病人存活率排名越前面的醫院可能越好,之於根據什麼理由選擇這些醫院,我們實在不是很知道。
依文獻所說的器官來源或品質是一個重要的因素,如果名列前茅的醫院是因為堅持使用品質好的器官,那有可能醫院的醫療技術就不是主要的決定因素。在這種情況下,病人到這些醫院並不一定有較高的得到醫治的機會,由於品質好的器官不易獲得,因此這些醫院的病人可能要等得更久。此外,假如器官移植的存活率與主刀醫師的技術很有關係的話,那病人應該是要選擇醫師,而非醫院,因此健保局這份只告訴我們有關醫院品質的資料有可能會誤導(醫師可能會流動,並非固定在某一家醫院裡)。
其實我是相信器官移植的結果品質與醫院應該有某種相關性的,不過為了慎重起見,不得不多考慮各種可能的影響因素。從以上的討論可以看到,醫療品質比較資料的判讀實在不是一件很直截了當的工作,主要是因為其中有許多因素要考慮,如果只考慮一兩項因素,有可能做出誤導的結論與判斷。這也是為什麼在美國,醫療品質資訊的公布經常引發質疑且效果不明顯的主要原因,真正用這些資訊決定就醫去向的病人並不多。
我相信健保局應該有很豐富且完整的各個器官移植案例資料,可供進一步的分析,以找出影響各項器官移植病人存活率的顯著因素或預測因子,告訴病人哪些醫療院所在這些重要因素方面有比較理想的條件。我相信這樣的資訊比較全面與可信,對病人或家屬的幫助較大,也可以提供明確的努力方向給執行器官移植的醫院參考。
[1] http://www.nhi.gov.tw/webdata/AttachFiles/Attach_13581_2_1997-2007器官移植統計表_網頁.pdf
[2] Ibrahim et al. 1995. Determinants of Hospital Survival After Cardiac Transplantation. The Annals of Thoracic Surgeons, 59:604-608
[3] Edwards, E.B. et al. 1999. The Effect of the Volume of Procedures at Transplantation Centers on Mortality after Liver Transplantation. NEJM, 341:2049-2053
2009年4月12日 星期日
影響受訪者參與調查的因素
調查受訪者的參與率或回覆率一直是調查研究的一個重要品質指標,雖然近年來有一些研究發現回覆率(response rate)與調查研究的準確度不一定成正比關係,不過回覆率很低的調查有潛在的未回覆誤差,除非研究者可以有足夠的資料佐證在回覆率低的情況下所得到的資料仍然具備一定程度的代表性,否則很容易受到質疑。
雖然學者普遍都同意回覆率在調查研究中的重要性,也有不少的文章在討論有哪些方法可以提高調查的參與率,可是學界卻缺乏一套完整的理論去說明為什麼受訪者會參與/接受調查,或願意填寫問卷回覆,或者有哪些因素會影響受訪者的決定。這篇文章主要就是在彙整幾個相關的觀點,試圖整合出一個可以幫助我們瞭解這些行為背後的因素的理論或概念模式,以便能夠引導相關研究的進行,並提供給研究者在設計與執行調查時一些實際的參考方向。
這篇文章的前面兩位作者值得介紹一下。Dr. Robert Groves是密西根大學調查研究中心(Survey Research Center, SRC)的主任;在美國,密大的SRC與其所屬的Institute of Social Research是這個研究領域的一個重鎮,具有深厚的傳統。Groves是少數鑽研調查研究理論的學者,並發表很多篇有關於調查參與以及回覆相關的研究論文。調查研究是一個跨領域的整合學科,可是除了統計學者會針對調查中的統計學理做深入的探討之外,一般從事調查研究的學者很少在調查本身的理論上下功夫。如果沒有理論做為基礎,嚴格說來,調查研究是不能被稱為一個獨立的學術領域。Groves便是一直在調查研究相關理論的建構這個方面做努力。
第二位作者Dr. Robert Cialdini可能更有名,他是亞利桑納州立大學的行銷學教授,也是一位社會心理學者。讓他聞名全美且國際知名的是他所寫的兩本暢銷書”Influence: The Psychology of Persuasion”與”Influence: Science and Practice[2]”。在這兩本書中,Cialdini主要在介紹如何運用社會心理學所發現的原理去塑造個人的影響力。他的書被廣泛用於企管、行銷、領導、人際關係方面。在這篇論文當中,當然也引用了Cialdini影響力的社會心理學觀點,來說明受訪者在接受調查訪問時,所考量的因素是甚麼。因此讀了這篇文章中相關的部分,也就大概可以掌握Cialdini在這兩本書中所要強調的重點。
影響調查參與度的因素
在這篇文章中,作者首先討論幾個已經普遍被認為會影響調查參與的因素,包括調查的訪問者、受訪者、調查的設計、以及社會環境。社會環境是指與調查活動進行相關的社會氛圍,比如在一個極權國家或缺乏言論自由的社會中,人民比較不敢將心中的想法講出來,因此比較會對參與調查的訪談感到害怕。調查研究通常在一個自由社會中比較普遍,因為政府與各界都會關心民意趨向,於是調查活動就變得很需要,也較普遍。當民眾習以為常時,調查研究便建立其一定程度的正當性,更能獲得民眾的接受。不過,當一個社會中的調查活動過於頻繁時,民眾可能會覺得容易受到干擾,因而產生排斥。美國近年來的調查回覆率愈來愈低,可能跟這個因素有關。還有,社會或社區的治安率也會影響民眾是否願意接受訪問或調查,特別是若要在一個治安不佳的社區進行家戶訪查,受訪者會有比較多顧慮。像台灣媒體近來報導多起詐騙案件,相信這也會導致不少民眾在接到調查訪問的電話時,乾脆直接予以拒絕。
調查的設計也是影響受訪者參與調查的重要因素。我們都知道愈長的問卷,愈容易讓受訪者打退堂鼓,這是因為絕大多數調查研究的受訪者都是義務參與,沒有得到任何實質報酬,而他們在受訪或填寫問卷上面所花的時間若愈長,等於要付出的成本越高,若沒有其他相對的效益的話,意願是不會很高的。此外,調查的主題也是一個重要因素,如果受訪者對調查的主題感到興趣,對促成其參與一定有幫助;這意味在調查內容的設計上要設法引起受訪者對調查的重視或興趣。不過除了調查內容的設計之外,調查接觸管道的設計也有相當程度的影響。研究發現,調查與受訪者剛開始的接觸方式對後續受訪者的參與度有明顯的作用,比如見面三分情,因此由訪調員親自拜訪受訪者會比直接寄一封信或明信片會來得有效。電訪訪問時,直接與受訪者聯繫上也比只是留言更能說服受訪者參與。有些電話的家戶調查只要有一位家戶代表受訪,有些則是指定由具備某種資格的人受訪,這兩種設計方式也會造成參與度的差別。
調查中最重要的兩個主角,就是訪調員(interviewer)與受訪者[3](respondent)。
訪調員是調查的主動請求者,受訪者是調查的被動配合者,缺一不可。訪調員與受訪者各有一些因素或特質會影響到兩者的互動。比如訪調員的年齡、性別、所屬的族群背景在某個程度上會決定受訪者採用怎樣的反應”劇本”,學者認為當受訪者與訪調員第一次的接觸時,會先去判斷訪調員的目的,並與其心中認為可能的情況(銷售業務、騷擾、慈善勸募等)一一過濾比對。在此過程中,訪調員的外表是受訪者一個直接的訊息與判斷的依據。此外,若訪調員有豐富的訪調經驗、或者具有良好的訪談與人際互動技巧,對說服受訪者相當有用。有研究指出訪調員的心理狀態與是否能獲得受訪者的同意受訪有關,包括訪調員的對該次訪調的預期心理,當訪調員的期待愈高,成功機率也較大;如果動機不高或不認為該次訪調會成功,結果當然會打折扣。還有,訪調員若在疲累、心情不佳或之前遭遇失敗的狀態下,通常徵求受訪成功的機率也應該不會太高才對。
受訪者的特質當然也是影響其參與調查的因素之一。有些研究發現受訪者的年齡、性別、收入多寡與健康情況的不同會造成不同程度的參與度。此外,受訪者所處的環境,比如社區的治安、都市化的程度與居家品質也會有影響。不過作者認為這些並非直接影響其參與調查與否的因素,但是會導致某些心理狀態,進而影響其參與調查的決定;同時,這些因素也會對訪調員與受訪者的初次接觸造成一些影響。
影響調查參與度的互動因素
這篇文章的重點在討論訪調員與受訪者雙方的互動因素,這個部分是以往的文獻較少探討的,也是這篇文章主要的貢獻。作者用三種社會心理學的理論去看待訪調員與受訪者之間的互動關係,簡單來說,作者認為如果要讓受訪者願意參與調查,應該是下面這三種情況的一種或者加以結合:「請求與配合」(request and compliance)、「協助」(helping)或「說服與改變想法」(persuade and change opinion)。
「請求與配合」模式觀點
「請求與配合」這個觀點主要來自Cialdini的影響力社會心理學,在調查的互動中,訪調者是主動請求者,受訪者是被動配合者。如果訪調者的請求能夠獲得受訪者的配合,那就達成使受訪者參與調查的目的。這個觀點指出有六種條件可以促成這個「請求—配合」的互動行為,對主動採取請求的訪調員來說,這便達到發揮影響力的效果。
第一個產生影響力的條件是「回報」(reciprocation),這是指人們受惠於別人時,會傾向採取正面的回應(某人對我好,我也要對他好;某人尊重我,我也要尊重他),這個原則也可以應用在調查研究上面,並且相當有效。許多研究發現當隨著調查的請求或寄出問卷的同時,附上象徵性的小額款項(如美金幾塊錢或小額禮券),通常可以得到相當好的回覆率。但是這個方式千萬不要與另一種金錢誘因的方式混為一談,後者是告訴受訪者如果填寫問卷寄回或完成受訪後,可以獲得多少金額。研究發現在調查研究上面,透過一些實質、事先提供、沒有條件、可以向受訪者表達感謝的小金額或禮物,會使得受訪者收到後自然產生回報心理,而樂意地參與受訪,這要比透過金錢誘因的方式來得明顯有效。大部分的研究也發現一般來說小金額又更比小禮物效果更好。
這個原則不一定只侷限在施予實質小惠方式,其實在請別人配合受訪之前,先禮貌地予以洽詢或請求,通常也可以達到不錯的效果。有一些回覆率相當高的問卷調查在寄出問卷之前,都會先寄一封禮貌的知會信,強調其重要性並先表達感謝。甚至,當訪調者請受訪者接受一份很長的調查而遭到拒絕時,採取退一步的做法,改請受訪者接受一份較簡短的採訪時,通常受訪者也會退一步,而考慮受訪。
第二個發揮影響力的條件是「一致性」(consistency),主要是說人們有在言行、態度、信念等方面維持一致性的傾向,當某個人曾經做出某種承諾或某種行為,後來在類似的情況上面,同一個人有很高的可能性還是會做出相同的承諾或採取類似行為。此外,人們也有表現出與其身份相符的行為。這個原則在調查研究上面的一個應用是,如果某個人曾經同意參與受訪,那麼再次請其受訪的成功率應該會比較大,這對使用同一群對象長期追蹤調查(panel survey)的方式很有幫助。不過我們也要注意不要「過度調查」(oversurveying),如果因為對同樣的對象施與的調查太過頻繁,使得受訪者覺得吃不消時,必然會出現反效果。
第三個條件是「社會認可」(social validation),這是指當我知道許多跟我差不多的人都在做某一件事時,表示這件事獲得相當程度的社會認可;這也會影響到我對這件事的認可,進而較有可能去從事相同的一件事。在調查進行時,訪調者或研究人員可以適度讓受訪者知道有其他人關心調查的主題,並願意接受訪調,表達他們的意見與心聲,讓問題能夠獲得改善。當受訪者覺得有其他人也願意受訪,或得知此調查獲得一定程度的社會認可時,會對他們是否參與產生正面的影響。
第四個條件是「權威」(authority)。一般來說,人們對於來自具有權威地位的機構或人士的請求通常比較願意配合。這個因素頗能夠解釋為什麼政府機構所進行的調查活動通常能夠得到相當高的回覆率,因為政府在許多事情上具有權威性甚至公權力,像要求人民納稅,遵守交通規則,大多數的人已經習慣政府的權威性,因此當遇到政府部門所執行的調查時,人們也會傾向習慣性地配合。此外,學術單位所進行的調查研究所獲得的配合度也算不錯,這是因為學術機構具有了解社會上各種問題的權威性。我覺得醫療機構在進行與健康相關的調查研究時,應該也有一定的權威性或正當性。當然,如果一份調查研究可以透過與相關機構的合作,對於獲得該機構內部成員的配合也很有幫助。此外,調查研究機構或人員必須設法讓受訪者感覺到其專業性,以塑立在受訪者心目中執行該調查的權威感。
第五項條件是「機會的稀少」(scarcity)。我們都知道「物以稀為貴」,當參與某件事情的機會愈是稀少,人們會愈加以珍惜。如果受訪者認為參與這項調查是一個難得的好機會,配合受訪的意願也會大大提高。因此,我們可以向受訪者強調比如一千個人當中只有一個人有機會對此調查主題表達意見,也就是受訪者的心聲代表了一千個人的心聲。
最後一個促成「請求—配合」的條件是「喜歡」(liking),當我喜歡某個人,我便比較願意去做他請我做的事。同樣地這個原則也可以運用在對某個機構上面—對於一個我所喜歡的機構所發出的請求,我比較不會加以拒絕。通常我們會比較喜歡跟自己差別不太大的人,因此在調查活動中,訪調員與受訪者最好有相近的特徵(膚色、打扮)或背景。
這些人際互動的心理因素對調查研究的主要啟示是,如果要增加受訪者參與受訪或回答調查問題的意願,訪調員必須妥善運用這些社會心理因素,形成有利的調查條件,以便有效說服或影響受訪者採取配合的行為。
「協助」模式觀點
這篇文章提到的第二個社會心理學模式是協助的觀點。這個觀點認為受訪者會基於想協助訪調者的出發點而參與調查,因此,訪調員可以設法激發受訪者助人的動機,以使他們願意參與調查。有研究指出,光是在調查問卷中向受訪者表示「懇請您的協助」或「請您務必大力協助這項調查的工作」,就會使得參與率有顯著的提升。
社會心理學家也發現一個有趣的現象是,助人的行為與自己的角色體認以及所處環境很有關係。比如在一個車禍事故現場,如果有很多人圍觀,每個人可能都在想別人會幫忙,因此降低自己採取協助行動的責任感與必要性;相反地,如果現場只有一個人,他比較會覺得自己責無旁貸,必須伸出援手。在調查研究中,研究人員發現相較於制式化、千篇一律的邀請或請求方式,若是透過比較個人化的方式去邀請受訪者參與調查,都可以收到比較好的結果。其中的道理就是不要讓受訪者直接感覺得他只是眾多可以幫忙的人當中的一個而已,導致產生「不缺我一個」的心理。個別化的接觸方式能夠讓受訪者感到他是這次調查不可或缺的一份子,提高受訪者產生很想要協助的動機。
這篇文章還提到受訪者的情緒狀態會影響他們是否願意協助調查,其中有三個主要的情緒狀態:(1)氣憤、(2)快樂、與(3)悲傷。一般來說,在氣憤的狀態下,人們比較不會想要幫助別人;在快樂的情緒中,比較有助人的意願;而在悲傷中,兩種結果都有可能,由於助人本身可以帶來正面的情緒,有助於降低悲傷,可是如果該項工作困難度很高,超過做該件事所帶來的正面情緒效益,對處於悲傷中的受訪者便不容易激發讓他想要採取協助調查的動機。運用這些原則,訪調員可以從凸顯參與調查是一件令人愉悅、有意義的事去與受訪者溝通,以營造正面的氣氛;訪調員也要仔細觀察受訪的情緒狀態,如果受訪者正在憤怒情緒中,最好暫緩訪調,擇日再來較能得到期待的結果。
「說服與改變想法」模式觀點
這篇文章討論的最後一個模式是「說服與改變想法」,這個觀點假設受訪者基本上都不是天生喜歡或會主動參與受訪的人,他們之所以參與受訪,因為被訪調員說服,因此改變想法,從不想要到願意受訪。社會心理學認為想法的改變有兩種,一種是內心(intrinsic)深思熟慮後所產生的有條理的(systematic)改變,另一種是被某種外在狀況(external)所啟發或影響所產生(heuristic)的改變。前者發生於當說服的訊息對訊息的接受者有很重要的意義時(relevance),後者比較常見於當訊息的重要性沒有那麼大時。
在調查研究中,通常對受訪者來說,該調查並不是有很大的重要性,因此受訪者在從不願意到願意受訪的想法改變比較是屬於啟發性的改變。而啟發性的改變主要是受到來自外在、可見、明顯的因素的影響,比如問卷的專業性與質感、訪調員的穿著、調查機構在受訪者心目中的份量等等。也就是說,這些訊息對於受訪者參與調查與否發揮較直接的說服效果,使他們較願意改變想法,接受訪調。
兩種有效的策略
在這篇文章的最後一部分,作者引用他們針對訪調員所做的幾次焦點團體的討論中,所得到的主要結論。他們從中歸納出兩個能夠有效提高受訪者的參與調查的重要策略。第一個是「量身定做」(tailoring)或視對象採用合適的方式,比如訪調員根據要去做調查的社區改變自己的穿著與交通工具,到一個較貧窮的社區做調查,就開平價的車,採用較一般的穿著與打扮;若到一個較富裕的社區進行調查,也要開像樣一點的車,著較正式的打扮。此外,在拜訪受訪者時所用的請求或說服劇本最好不要千篇一律,而是依對象做必要的調整與應變,這樣所得到的成果會比較好。
第二個策略是努力維持互動(maintaining interaction),這有幾個好處。首先是當訪調員與受訪者互動越久,越能夠獲得較多有關受訪者的相關訊息,對採用「量身定做」策略更有幫助。再來是雙方互動越多,受訪者越難以開口拒絕受訪。作者提到努力維持互動的關鍵在於處理受訪者所做的「軟拒絕」(soft-refusals),也就是非斬釘截鐵的拒絕。一個成功的訪調員多能技巧地化解這些軟拒絕,讓互動持續下去。比如當受訪者以時間不恰當為由拒絕受訪時,訪談員可以探詢對方適合受訪或拜訪的時間,或表示另找適當時間再登門拜訪。作者指出,努力維持互動對降低調查的未回覆誤差非常重要,這也是訪調員與一般的銷售業務員最不一樣的地方。一般的業務推銷是在一定的時間內達到最大的銷售量,所以目標是放在最容易被說服的對象上,所產生的成本效益會最大。但是對調查工作來說,目標是在讓所有被抽選到的對象都接受訪問或調查,這樣所得到的代表性最大,結果的偏差會越小。因此訪調員必須盡最大的努力,不輕易放棄任何一位受訪者。我將上述的討論用下面的圖形加以彙整:
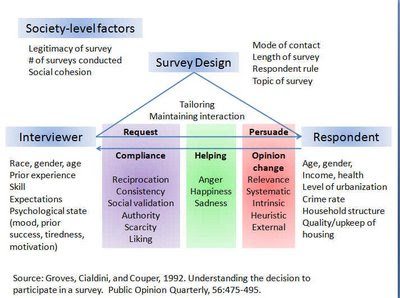
[1] Groves, R. M., Cialdini, R. B., and Couper, M. P. 1992. Understanding the decision to participate in a survey. Public Opinion Quarterly, 56:475-495.
[2] 中文版書名好像翻譯成《透視影響力》
[3]嚴格來說,受訪者是已經參與調查研究的人,並非我們討論調查參與時的主角,較正確的應該是指要被受訪的人(sample person),不過為方便起見,這裡還是以受訪者稱之。
2009年4月9日 星期四
對是否直接承認波蘭醫學院學歷的一些看法與分析
我稍微在網路上看了幾篇相關的討論文章,有傾向維持現狀的,有主張加以設限的,都有其道理存在。主張管制的論點比較著重在品質的考量,由於這些到東歐念醫學院的學生大多無法考上國內的醫學院,因此前往東歐醫學院就讀便提供了另一個接受醫學教育以及一圓醫師夢的管道。另外媒體報導也指出波蘭醫學院並沒有實習課程,且修業期間長短不一。如果情況真是如此,那我們不免要問這些醫學生的素質會不會比較差,進而影響到他們執業時的品質與專業程度?
關於這點,必須透過實際的研究比較才能知道,在沒有實證研究之前都只能說是臆測而已。我個人的感想是這樣的顧慮不能說完全沒道理,但可能沒有我們所想像的嚴重。醫師的執醫技術應該是跟其住院醫師訓練以及後來所處的執醫環境很有關係,如果能遇到優秀的臨床導師,那更是有深遠的幫助。我發現很多醫技高超的醫師不見得都是台大醫科畢業的,反之台大醫科畢業的醫師醫療技術也不是每一位都比其他醫學院畢業的醫師高明。同理應該可以用到在國內唸醫學院與到東歐唸醫學院的醫學生身上才對。 不過如果到東歐習醫真的有「走捷徑」的效果,我認為政府在承認其學歷前,應該有配套要求,以避免這種管道所帶來的副作用,並維持公平性。
從經濟學的角度看,開放醫師市場可以促進醫師的競爭,或許有助於醫療品質的提升,而且有抑制醫療價格的作用。我看到有些持贊成開放的論點認為開放東歐醫學生將有助於醫師資源的均勻分布,使得偏遠地區獲得所需要的醫師。此外,由於這些留學東歐的醫學生因為習醫門檻較低(投資成本相對較少),應該比較願意前往偏遠地區服務。
我覺得這點也是見仁見智,健康經濟學的研究發現醫師服務市場比較像是獨佔競爭(monopolistic competition),而非完全競爭(perfect competition)。完全競爭是指市場中有許多賣家,所賣的產品或服務完全一樣,而且賣家可以自由進入或退出市場。但事實上這樣的市場並不多,在健康照護或醫療產業幾乎看不到完全競爭市場。獨佔競爭市場最好的例子是開業醫師(診所)市場,每一個醫療市場應該都有不少開業醫師及診所,彼此會互相競爭,看起來像是完全競爭市場,可是因為每一家診所因為科別、醫師與病人的互動模式、所處位置等等的不同而形成各自的特色,造成每間診所服務的差異化,所以雖然該市場中有很多賣家,可是每個賣家所提供的產品/服務其實都並不相同,等於每家診所就其所提供的服務形成獨佔,因此這樣的市場被稱為獨佔競爭。醫師的獨佔競爭不見得會促進醫療品質或抑制醫療價格。
此外,雖然到東歐習醫的門檻較低,但不表示其投資成本比在國內唸醫學院來得低。不過如果國內醫師密度變高,應該是有一部分醫師會往較偏遠的地區分布,只是依我的觀察,會到較偏遠地區服務的醫師應該都有一些特質,與市場上醫師人數飽和與否或醫師密度的因素比較沒有直接相關。當然這也需要實證研究才能夠下結論。
此外,主張維持現狀(直接承認其學歷)的論點提到美國也是採取直接承認外國(台灣、印度、加拿大、歐洲各國家)醫學院畢業生的學歷,而且相當依賴這些國際醫學院畢業生(international medical graduates, IMGs)的醫師人力。台灣直接承認美、日、歐盟、澳洲、紐西蘭醫學院學歷也已經行之多年。美國與台灣的醫師比例在已開發國家中的確是偏低的,以2004年為例,31個OECD國家與台灣的每一千人中,執業醫師人數平均值是將近3位醫師,而美國只有2.4位醫師,台灣只有1.5位醫師。看來台灣的醫師比例有明顯偏低的現象,有提升的空間。因此如果國內醫學院畢業的醫師人數偏低,我們引進在國外習醫的畢業生回國服務也是有其必要性。
不過,我最關心的是健康經濟學中提到的醫療提供者誘發醫療需求(supplier-induced demand, SID)的問題,這是因為醫病雙方醫療資訊不對等,病人必須仰賴醫師的判斷與知識,為他們提供醫療或建議醫療處置。如果醫師人數或密度增加,在人口與健康需求穩定的情況下,平均每位醫師所照顧的病人數便會減少,這時每位醫師的平均收入也會減少,如果醫師心中有預期收入水準的話,那就可能會設法誘發病人的醫療需求,比如建議病人多使用一些醫療處置。這個問題在病人有健保給付的情況下會更嚴重,因為病人自費的部分不多,缺乏價格的敏感度。
如果真是這樣的話,那我們應該可以預期醫師密度較高的國家所耗用的醫療或健康照護資源也會偏高。針對這個假設,我做了一個簡單的分析,去拿31個OECD國家再加上台灣2004年的資料,進行迴歸分析。在這個分析中,應變數是每個國家的健康照護總支出佔其GDP的比例,自變數是各國家每千人的執業醫師人數,另外有三個控制變數,分別是政府在健康照護中所參與的比重(以公部門經費佔全國健康照護支出的比例去衡量)、各國家每千人的執業護理人員數、以及每千人的病床數。我之所以控制政府在健康照護中所參與的比重這個因素,是因為若政府開辦公營健保或主導醫療與健康照護的提供,應該會有較多的費用管控措施,像台灣的全民健保就是一個很好的例子。
結果我發現,醫師的比例確實是一個很顯著的國家健康照顧支出高低的預測因子,當每千人增加一位醫師,全國健康照護支出佔GDP百分比會增加1%,而且醫師密度是這四個因素中影響程度最大的。雖然護理人員的密度也是一個顯著的預測因子,但程度小很多,當每千人增加一位護理人員,全國健康照護支出佔GDP百分比只會增加0.33%。此外,政府介入健康照護體系的比重越重,國家的健康照護支出程度會下降,比如公部門經費佔全國健康照護支出的比例增加一個百分點,全國健康照護支出佔GDP百分比會減少0.08%。在這四個因素中,各國家每千人的病床數與各國健康照護支出佔GDP百分比並沒有顯著的關係。我所得到的結果大約可以解釋40%各國健康照護支出佔GDP百分比的差異,而且對台灣全國健康照護支出程度的預測相當接近(預測值是6.8%,實際值是6.2%)。
如果這個簡單的分析有道理的話,那表示當台灣在思考這個問題時,必須考量後續可能醫師人數無法掌控的問題(如果前往東歐習醫的醫學生很多的話),以及所衍生的國家整體醫療支出增加的後果。
我會建議政府採取配套承認的方式,比如要求這些在國外習醫的畢業生補足與國內醫學院相同的修業年數或實習學分,才予以承認。此外,最近與可見的未來台灣會欠缺外科系醫師,所以或許可以在政策上導引外國習醫的畢業生回到台灣往外科發展,或者在較偏遠真正缺醫師的地區執業(至少一段期間),以彌補真正醫師人力不足的地方,達到公衛或醫療政策的目標。不過這對某些科別或地區的醫師缺乏問題只是一個治標方法。
2009年4月5日 星期日
抽樣方法(Sampling methods)
抽樣調查是社會科學重要的根基,絕大多數社會科學研究都是使用抽樣調查所得到的資料,只不過量化研究比較強調及偏重使用由機率抽樣方法所得到的資料,而質性研究所根據的是非機率抽樣方法所獲得的資料。
抽樣調查也是了解民意、社經國情與施政的重要基礎。我一直認為美國是一個以抽樣調查治國的國家,如果沒有抽樣調查的技術,這個國家基本上很難運作。比如美國並沒有一套準確的全國戶口資料,更沒有全國一致的國民身分證,就連其國境內有多少合法人口,或國民人數到底有多少,並沒有人能夠說出一個確切的數目,最好的回答可能是大概三億加減多少,而這是透過許多現有的文件登記資料(如聯邦政府的社會安全號碼、各州的駕駛執照人數、醫院開出的出生證明等),再加上抽樣調查的統計推估所得到的。
抽樣方法分為兩大類,第一類是機率抽樣(probability sampling),第二類是非機率抽樣(non-probability sampling)。機率抽樣方法是指母群體中的每一個體都有某種已知的機會(機率)可以被選進研究樣本中;非機率抽樣方法則是指當這樣的條件不存在時所做的抽樣,當我們使用非機率抽樣方法時,對於樣本中的個體從母群體中被抽到的機率完全不得而知。在不知道樣本與母群體之間的機率關係的情況下,我們便無法對該份樣本的抽樣誤差進行估算,也就是說我們沒有任何概念或資料可以去判斷從該樣本所得到的推估結果與母群體真正的情況有多接近,或有多大的差別。如果是採用機率抽樣,我們便可以根據統計學理論,去獲得這些抽樣所可能導致的誤差程度,知道樣本統計值的推估區間與可信賴程度。
非機率抽樣
雖然學理上機率抽樣是比非機率抽樣來得理想,可是有時候或有些情況無法讓我們進行機率抽樣,或者有些研究的目的不在於推論母群體的情況或講究樣本的代表性(representativeness),而是希望獲得一組內涵最豐富,對探討的主題最有幫助的樣本資料(richness of data),這時非機率抽樣便有其必要性。
常見的非機率抽樣方法有三種:(1)便利抽樣(convenience sampling)、(2)立意抽樣(purposive sampling)、(3)配額抽樣(quota sampling)。顧名思義,便利抽樣是指研究者以自己最容易取得的一組樣本做為研究的資料。比如某位研究人員想用訪談的方式研究美國醫院院長對Obama總統所進行的醫療改革的看法與意見,照理說應該從全美國的醫院院長中隨機抽樣出足夠的人數,來進行個別訪談。可是該研究員的時間與研究經費有限,因此就退而求其次,就其目前所在的地區附近二十位認識的醫院院長個別進行訪談。這樣便可以省去大筆的交通費與往返的時間,並且透過交情也容易徵得這些院長們接受訪談的同意。便利抽樣有時又稱為偶遇抽樣(accidental sampling)。
使用二手資料的研究事實上非常倚重便利抽樣的研究樣本。在美國進行醫院相關的研究,學者經常使用美國醫院協會(American Hospital Association, AHA)每年對其會員醫院與非會員醫院的調查資料庫,這個資料庫近似美國所有醫院的普查資料,涵蓋面相當廣,可是並不是每一家醫院都有填寫資料回報,特別是非會員醫院的資料相當不齊全。因此嚴格來說,此資料庫中的醫院樣本並非美國所有醫院的一份機率抽樣樣本,而是一個方便抽樣的樣本。但是因為其所涵蓋的醫院樣本數很大,有相當程度的代表性,而且資料豐富,方便取得,因此受到研究人員的喜愛。
立意抽樣有時稱為專家抽樣(expert sampling)、或判斷抽樣(judgment sampling),是指研究人員根據某種目的,刻意尋找具備某種特質的個體來組成研究樣本。全民健保局為管控醫院的申報費用,在進行申報案件審查時,大量運用立意抽樣的方法,比如健保局先透過電腦系統了解某家醫院在哪些治療項目、科別或醫師的申報費用成長最快,然後針對該範圍密集抽取案件來做審查。
立意抽樣也是質性研究相當重視的抽樣方法,比如在grounded theory的質性研究中,研究資料的取得並非透過隨機取樣,而是根據資料的豐富性來決定,研究人員所考量的是哪一些研究對象最能夠提供完整且足夠的研究資料。比如我們要研究藥師給藥錯誤的原因,最好是去訪談曾經給錯藥的藥師,而不是從藥局中隨機抽出幾位藥師來做訪談。如果要研究糖尿病人血糖控制不好的原因,理想的訪談對象是血糖控制最不理想的病人,而不是從所有糖尿病人中隨機抽樣。這裡所謂的立意取樣是指考量哪些對象能夠提供對理論的建構或瞭解問題本質最能夠提供深入且完整資料與直接的幫助。在運用焦點團體(focus group)的研究中,通常焦點團體的組成是跟據立意抽樣的原則,而非機率抽樣。
配額抽樣是指根據一定的配額去組成樣本。例如我想比較美國公立、非營利與營利這三種屬性的醫院的效率,而我知道整體來看,全國每十家醫院當中,公立醫院只佔2家,非營利醫院約佔5家,營利醫院約佔3家。如果我希望研究樣本包括50家醫院,那我就照比例配額,去找10家公立醫院、25家非營利醫院,以及15家營利醫院的資料來進行分析。配額抽樣可以保證讓我們的研究樣本中包含我們所感興趣的各種性質的研究個體,不過因為本質上仍然是非機率抽樣的樣本,因此我們還是無法做估算及抽樣誤差與進行統計推論。
機率抽樣
機率抽樣是目前調查研究的主流,其最主要的優勢是可以搭配統計理論,用樣本去推論母群體某個重要的參數或特徵值,並且在某種信賴水準或信心程度上面提供相關的訊息讓研究人員瞭解這樣的推論可能的誤差範圍。
機率抽樣另一個奇妙之處,是當母群體愈龐大時愈能夠凸顯機率抽樣的好處。比如我想分別調查花蓮縣與全國20歲以上民眾對全民健保的滿意與否,並使用隨機抽樣去取得研究樣本;假設約有八成的民眾對健保滿意,其餘兩成民眾不滿意,如果我想得到的抽樣誤差在95%的信賴水準下不超過±3%,在針對花蓮縣民(假設20歲以上的縣民有150,000人)的調查上我必須從所有花蓮縣民中隨機抽出682位來做為研究樣本;如果我是針對全國(假設20歲以上的國民有15,000,000位),只要從全國20歲以上的民眾中抽出684位就可以達到同樣準確度的估算。雖然花蓮縣與全國的人口數相差很大,可是如果使用隨機抽樣的話,這兩份調查所需要的研究樣本數卻只有非常小的差距[1](幾乎一樣)。這表示當母群體中的個體數愈大時,所需樣本數也會跟著增加,但是增加的幅度卻是快速遞減,當母群體個數超過某一個程度時,所需的樣本數便都完全一樣,這對研究人員來說實在是一大福音。也正是因為如此,社會科學的研究與調查研究才可以用有限的成本與精力,相當準確地估算廣大的社會中的各種現象與變化。
常見的機率抽樣方法有四種:(1)簡單隨機抽樣(simple random sampling, SRS)、(2)系統抽樣(systematic sampling)、(3)分層抽樣(stratified sampling)、(4)群集抽樣(cluster sampling)。
簡單隨機抽樣(SRS)是我們經常接觸到的抽樣方法,比如摸彩或抽獎,或辦公室需要有人出公差去送資料時用抽籤決定人選。SRS的特色是母群體中的每一個體都有相同的機會被選中進入樣本,這是一種最公平且概念上最簡單的抽樣法,可以直接套用統計學原理去進行估算與推論。在進行SRS時,我們必須有一份所有母群體個體的名單(sampling frame),然後再隨機從中抽出個體來組成樣本;常用的方法可以將這個母群體的個體做成籤條,放入籤筒,加以充分攪散,再去抽籤;或者將名單加以編號,用亂數表或亂數產生器去得到所需要數目的亂數,用這些亂數所對應的個體組成樣本。
比如我要隨機抽樣50間醫院,再前往進行個別訪談,來研究台灣所有醫院(假設有500家醫院)的(非健保)自費收入服務與成果(如自費項目與收入金額),先要製作一份所有醫院的名單,並依順序加以編號(1-500),然後透過Excel中的亂數產生器得到50個介於1~500之間的號碼,將對應這些號碼的醫院從名單中找出來,便成為一份SRS樣本。
不過實際上在很多情況下SRS並不容易進行,甚至是不可能做到,像是如果我們沒有完整的醫院名單,或者這份研究計畫的交通費預算有限,無法讓我到由SRS所得到分散在各縣市的樣本醫院去一一做訪查,這時SRS便不是一個很實用的抽樣方法。
系統抽樣方法是一種簡化的隨機抽樣法,最普遍的做法是從母群體的名單中,按照一定的間隔取出足夠的個體組成樣本。比如我們可以從這500家醫院的名單中,每10間醫院取一間來做為樣本個體。但首先我們必須先隨機決定一個起始的號碼,也就是從1-10之間隨機選出一個號碼,假如選中的是3號,則我們從3號開始,每10號取一家醫院做為樣本(3, 13, 23, 33,…493)。
系統抽樣適用的情況是當我們有一份醫院名單,可是這份名單沒有編號(也許因為名單太長無法編號)或沒有按順序編號時,或者沒有現成的名單時。比如我想了解在今天馬上知道當天門診病人的就診滿意度,便可以用系統抽樣,先決定要抽樣的間隔(假設是每10位門診病人取一位),隨機決定一個1~10之間的號碼(假設是7號),然後在病人報到櫃台,從今天報到的第7位門診病人開始,每隔10位就抽訪一位病人(7, 17, 27,…)進行滿意度調查,直到當天門診結束為止。
系統抽樣如果要得到能夠代表母群體,沒有偏差的樣本,前提是母群體個體的排列方式與我們選取樣本的間隔數之間沒有關聯性,萬一這兩者之間有某種相關性時,會導致我們所抽出的樣本有所偏差。比如這家醫院剛好有10間診間與10位醫師在看診,門診病人是依照報到順序被櫃檯人員指定前往各個診間給醫師診療,因此我們所取到的病人樣本事實上都是由7號診間的醫師診療,而不是平均分散在各診間的病人,因此無法代表所有今天就診的病人。當然這樣的情況不常見,但是不能不注意。
分層或分組抽樣是一種比SRS更精準的隨機抽樣法,所用的方法是跟據我們的研究性質,依照相關的條件把母群體中的個體分成不同的層別或組別(strata),再分別從每一層別或組別中的個體隨機抽出一定的個體來組成樣本。分層抽樣可以再分為兩種,分別是分層比例抽樣(proportionate stratified sampling)與分層非比例抽樣(disproportionate stratified sampling)。比如我們將所有醫院分為地區醫院(假設有400家,佔醫院總家數的80%)、區域醫院(假設有80家,佔醫院總家數的16%)與醫學中心(假設有20家,佔醫院總家數的4%)三個層別,如果我們是依照各層別醫院佔醫院總家數的比例來分配樣本名額,便是分層比例抽樣,這時我們從20間醫學中心隨機抽出2家(50x4%=2),從80間區域醫院中抽選出8間(50x16%=8),再從400間地區醫院隨機選出40間(50x80%=40),來組成共50間醫院的樣本。
若採用分層非比例抽樣方法,則是須視研究需要決定各層別要抽選的醫院家數,比如樣本中要有各10間醫學中心與區域醫院,以及30間地區醫院,我們就分別從各層別中隨機抽出所被分配的數量,來組成最終的樣本。
這兩種方法原則上以分層比例抽樣較為理想,這是一種特殊情況的簡單隨機抽樣(因為母群體中的每一個體被選中的機會都一樣),事實上透過分層比例抽樣所得到的樣本比簡單隨機抽樣所得到的樣本更有代表性,其抽樣誤差的程度會等於或小於SRS。不過雖然分層非比例抽樣的抽樣誤差程度比較大,在某些情況下仍相當有必要且有用。這些情況包括:(1)如果調查經費有限,而進行某個層別的醫院的調查要比其他層別醫院來得容易或成本低時,我們基於經費或人力考量,可能需要多抽某個層別的醫院,而減少另外層別醫院的樣本;(2)如果某個層別的醫院數量很少時,當我們按照比例原則去抽樣時,此層別的醫院在樣本中個體可能會偏低(比如前面用分層比例抽樣所得到的醫院樣本中,醫學中心只有兩間,有可能不夠),這時我們就可以給予這個層別的醫院較多的樣本名額,以提高該層別在樣本中的代表性;(3)有時我們並不是要去估算整體醫院的自費服務或收入的情況,而是想去比較這三個層別醫院在自費服務方面的發展與成果是否有不同,這時每一層別醫院在樣本中必須有一定數量,才有足夠的比較基礎,因此就得用到分層非比例抽樣方法。
群集抽樣也是跟據某種母群體的特性,將母群體中的個體分成不同的群組(clusters),然後從這些群組中隨機抽出部分的群組,再從被選中的群組中隨機抽出足夠的個體來組成樣本。比如我們將500家醫院依北區、中區、南區與東區分為四個群組,再隨機抽出其中一區,最後從這一區的醫院中隨機抽出一定數量的醫院做為調查樣本。
群集抽樣的分類經常是用地理條件來分群組,當我們抽選出特定的群集時,我們也就縮小了樣本的範圍,這對於面對面的訪查工作非常有幫助,因為可以大幅節省調查工作中交通的時間與成本。不過群集抽樣若要得到正確的結果,每一個群集中的個體最好差異化越大越好,而且每一個群集之間個體的組成型態愈一致愈好。這是因為我們要用某一個或某些群集中的個體來代表母群體,所以理論上每一個群集中所含的個體最好就是母群體的縮影。前面的例子用北、中、南、東四區來畫分醫院群集其實對研究醫院的自費服務並不是很理想的方式,理由是這四區之間的社會經濟形態、人口密度、醫院分布與屬性都有很明顯的差異,這些因素都會影響醫院的自費服務發展,所以只用其中某一區的醫院來探討全國醫院的自費服務發展情況是會產生嚴重偏差的。
回過頭來看分層抽樣,所需要的理想條件正好與群集抽樣的相反。對分層抽樣來說,理想的狀況是層別中的個體相似性愈高愈好,而不同層別之間的個體相似性愈低愈好。因為在分層抽樣中,我們希望各主要類別的醫院都能被包含到樣本裡,使樣本有廣泛的代表性,所以如果我們能夠找到會直接影響研究主題的因素,根據這些因素來區分層別,便能夠確保樣本中不會漏掉重要的層別。
這四種機率抽樣的方法各有優缺,沒有哪一個絕對優於其他方式,而且可以適用任何的狀況。各種抽樣方法總是在效率/容易執行(efficiency)與精確(precision)這兩個目標之間做拉鋸戰,研究人員必須視實際狀況做取捨,選擇最適合的抽樣策略。
SRS好處是容易明瞭及估算,缺點是可能缺乏效率,費工費時,甚至有時候是不可行的,即使抽樣作業可行,所得到的樣本可能在後續的資料收集上無法執行。系統抽樣一般來說比SRS容易執行,不過有潛在的偏差可能性,有時候後續資料收集有實際困難。分層抽樣的好處是其樣本的代表性與所得到的結果的精確度比其他方法來得理想,但問題在於有時候研究人員缺乏相關的資訊去將母群體畫分為不同的層別,同時,分層抽樣調查一般來說執行成本相當高。最後,群集抽樣可能是這些方法中花費成本最低的調查方式,可是研究人員必須冒著某種程度的偏差風險,有時候我們連到底其中的誤差風險有多大都不完全能夠掌握。
當然,這四種方法也可以視需要與狀況互相結合,比如在系統抽樣、分層抽樣與群集抽樣中也都有部分用到SRS。對於大規模的調查計畫,也可以先採用分層抽樣或群集抽樣,然後再用系統抽樣決定最後樣本。好處是,只要是用機率抽樣方法,統計理論便可以派得上用場,讓我們獲得有一定準確程度的結果。
[1]這是單單比較所需樣本數的多寡,並沒有考慮對全國抽樣與對花蓮縣抽樣以及後續樣本的調查方面所需投入的技術難易度、成本、時間的差別。
2009年4月2日 星期四
Obama總統的醫療改革策略
我覺得這樣的策略應該是會有效的。如果我們去看美國的歷史,其最重要的社會安全法案是在1930年代經濟大蕭條時代通過實施的,因為在困難的時代,民眾普遍會寄望政府多做一點事情,也會使得社會安全相關的政策獲得較多的正當性。
此外是目前的美國總統與參、眾兩院都是民主黨主導,類似1965年強森(Lyndon B. Johnson)總統主政時,當時參、眾兩院的多數黨是民主黨,Johnson也是民主黨,美國兩大公營健保體制Medicare和Medicaid之所以能夠順利通過實施,有一部分也是拜這樣的政治氛圍所賜,。
我們系上的一位老師Dr. Kelly Devers前一陣子被邀請擔任Obama總統交接小組的醫療改革小組的義務顧問,這個小組在去年12月期間在全美各地舉辦了四千場醫療改革社區民眾討論會。該小組邀請了12位健康領域中質性研究方法的學者協助討論會的策畫,並規劃民眾意見的收集與彙整方法。從這個小組所規劃的討論議題可以稍微看出Obama政府對醫療改革的關切角度:
1.甚麼是民眾認為目前醫療系統最大的問題?民眾如何選擇醫師與醫院?
2.民眾認為公共政策可以如何促進醫療品質?
3.這些民眾是否曾經有困難負擔醫療費用?或他們知道親友中有遇過這樣的問題?他們認為政策制定者可以怎麼做來解決這些問題?
4.在現行的由雇主提供健保的管道之外,民眾是否期待有其他的健保方式?比如是某種民營的健保方案,但可以透過健保公司之間進行交流與轉換,使得涵蓋面可以擴大;或者是民眾屬意像Medicare這樣的公辦健保方案?
5.雇主在醫療體系改革當中所扮演的角色是甚麼?
6.民眾對於獲得預防保健的服務,如乳房攝影篩檢、流感疫苗注射或膽固醇檢測的看法是如何?
7.民眾認為公共政策可以怎樣促進健康的生活形態?
最近Obama總統也陸續透過與民眾面對面的會議(Town Hall Meeting),與民眾交換對各種重大議題的意見,其中當然包括醫療體系的改革問題,並透過網站收集民眾對這些議題的建議,更重要的是他可以藉由這些機會並透過媒體的轉播直接向全國民眾說明其政策方向,繼續為其改革方案加溫。
還有,Dr. Devers跟我們說Obama政府也記取柯林頓政府在推動醫療與健保改革時失敗的經驗,採用與以往不太一樣的策略。柯林頓政府在1990年代推動醫療與健保改革方案時過於強勢,想要由行政部門主導方案的推動,結果造成國會的反彈。這次Obama政府並沒有藉著民主黨在參、眾議院席次的優勢,去強勢促銷行政部門的醫療改革方案,而是採取模糊策略,只是去強調所主張的改革原則與方向,守住這些大原則,然後將改革具體方案的研擬任務交給國會去進行。如果國會擬出一個與行政部門原則相同的方案,那就應該可以順利通過實施;如果國會折衝出來的方案偏離大原則太遠,總統還是有否決權,可以退回國會重新制定。
目前看來Obama政府同時也將其改革理念直接訴諸民眾,希望藉此對國會產生一定的壓力。這些策略是否能夠達成預期的結果尚不得而知,不過我覺得在美國的政治制度中,這樣的方法所帶來的成功機會應該是比較大。
不過由於目前美國壟罩在不景氣的低氣壓中,社會關注的焦點在於經濟改革與失業率,相較之下,醫療改革議題的迫切性便弱了一些。如果Obama政府挽救經濟方面出現大問題,也會連帶影響其他的改革措施;如果經濟與財政方面還算平順的話,醫療改革便有機會。
原本要擔任美國衛生部部長的Tom Daschle因個人報稅瑕疵問題(有些該報稅的收入沒有報而引起爭議),而請Obama總統撤回其提名,多少對Obama政府推動醫療健保改革有一些影響。Daschle是曾經資深參議員以及參議院多數黨領袖,對國會運作非常了解,他本身對醫療健保的改革也有一整套看法,是Obama從競選期間開始重要的醫療政見的幕僚。
Daschle對醫療健保改革有兩個核心思想,首先是設立一個聯邦健康儲備委員會(Federal Health Reserve Board),這是仿照聯邦儲備金委員會(Federal Reserve Board)的設計,在聯邦政府層級來統籌全國醫療與健保的政策單位。就如同聯邦儲備金委員會透過央行利息的調節來控制貨幣的流通,進而調節經濟的脈動,Daschle希望藉由聯邦健康儲備委員會來調節全國醫療的價格與品質,並負責將目前零碎複雜的健保機制加以統合。這個委員會主席的任命方式也與聯邦儲備金委員會類似,因此可以較不受政治運作與政權更迭的影響,保有較大的自主性與專業性,以較長遠的角度來調整醫療與健保的發展環境。
此外,Daschle第二個重要的構想,是賦予聯邦健康儲備委員會進行醫療成效比較分析(Health care effectiveness analysis)的功能。簡單來說,他要對各種醫療處置、藥品、醫療儀器的療效與成本進行深入的分析比較,並加以公布。聯邦的健保方案(如Medicare、Medicaid、聯邦政府雇員健保、榮民體系醫療等)則根據這些評估的結果,只給付或採用具有一定成本效益的醫療處置、藥品與儀器。由於聯邦政府相關的醫療或健保體系在全國醫療與健保中佔有很大的比重,因此這些政策可以對民營的醫療與健保產生很大的滲透力,藉此對全國的醫療與健保進行間接改革。
不過因為Tom Daschle並未如規劃的去接衛生部長,這些構想是否會被推動,則不得而知。我猜測Daschle應該還是會扮演一個Obama政府重要的衛生政策幕僚的角色。
Obama政府目前在健保改革方面比較像是採用漸進式(incremental)策略,一點一點擴大健保在全國的涵蓋面,最終希望人人都被納入保險。今年一月底參議院通過最不具爭議性,各界共識最高的各州兒童健保方案的擴大涵蓋範圍的修正案,隨即眾議院也通過,Obama總統在二月四日簽署實施。如果未來美國在健保方面有所進展的話,可以預見的應該比較像是這樣的漸進式的擴大,而不是大幅度的變革。